Todas las entradas serán publicadas por Mª Teresa Serrano Rodríguez, encargada particularmente de esta sección.
ENTRADA 1
Título: Definición de Zoonosis.
Fecha: 19/10/12
Autor: Mª Teresa Serrano Rodríguez.
Sin embargo, por otro lado, también encontramos que son mayores las ventajas de tener este tipo de mascotas a los riesgos.
Zoonosis es la infección o enfermedad del animal que es transmisible al ser humano en condiciones naturales o viceversa. El término deriva de dos vocablos griegos: zoon (“animal”) y nósos (“enfermedad”).
 En un sentido más específico, la enfermedad que se transmite del animal al hombre es la antropozoonosis, mientras que aquella que se transmite de la persona al animal se conoce como zooantroponosis.
En un sentido más específico, la enfermedad que se transmite del animal al hombre es la antropozoonosis, mientras que aquella que se transmite de la persona al animal se conoce como zooantroponosis.
Es habitual que, en ambos casos, se trate de enfermedades que afectan a diversos vertebrados, incluyendo al hombre. Su tratamiento y prevención exige una tarea interdisciplinaria que abarque a médicos, veterinarios y zoólogos.

Existen múltiples enfermedades que forman parte de la zoonosis. La fiebre amarilla y el dengue, por ejemplo, se transmiten al humano a partir de la acción de un insecto que actúa como vector del virus. La gripe aviar, también conocida como influenza aviar, es una enfermedad infecciosa vírica que afecta a las aves y que puede infectar al ser humano, al cerdo y al gato, entre otras especies. La rabia (con vectores animales como los perros, los mapaches y los murciélagos) y la brucelosis (que afecta a las vacas, los caballos, las ovejas y los cerdos) también son ejemplos de zoonosis.
Es habitual que, en ambos casos, se trate de enfermedades que afectan a diversos vertebrados, incluyendo al hombre. Su tratamiento y prevención exige una tarea interdisciplinaria que abarque a médicos, veterinarios y zoólogos.
Existen múltiples enfermedades que forman parte de la zoonosis. La fiebre amarilla y el dengue, por ejemplo, se transmiten al humano a partir de la acción de un insecto que actúa como vector del virus. La gripe aviar, también conocida como influenza aviar, es una enfermedad infecciosa vírica que afecta a las aves y que puede infectar al ser humano, al cerdo y al gato, entre otras especies. La rabia (con vectores animales como los perros, los mapaches y los murciélagos) y la brucelosis (que afecta a las vacas, los caballos, las ovejas y los cerdos) también son ejemplos de zoonosis.
La transmisión de la enfermedad del animal al hombre se produce, en muchos casos, por el consumo de productos animales. La seguridad alimentaria, por lo tanto, resulta muy importante para evitar la zoonosis. Además de la conciencia del consumidor (que debe cumplir con ciertos hábitos como cocinar bien las hamburguesas o hervir al menos tres minutos las salchichas para evitar problemas), las autoridades deben controlar el cumplimiento de diversas medidas en los establecimientos que elaboran productos destinados al consumo humano.
ENTRADA 2
Título: Video sobre Enfermedades Ocultas.
Fecha: 21/10/12
Autor: Mª Teresa Serrano Rodríguez.
A continuación podemos ver un vídeo que trata sobre las enfermedades transmitidas por animales, también llamadas "emergentes".
El vídeo nos muestra la importancia que tiene el estudio de este tipo de enfermedades para prevenirlas o combatirlas, y lo relevante que resulta centranos en los roedores como una de las principales fuentes de infección.
ENTRADA 3
Título: Enfermedades transmitidas por mosquitos en aumento.
Fecha: 22/10/12
Autor: Mª Teresa Serrano Rodríguez.
LAS ENFERMEDADES TRASMITIDAS POR MOSQUITOS EN AUMENTO
“En nuestro entorno la leishmaniosis está producida por Leishmania infantum, un protozoo que inicialmente parasita la dermis, vísceras y membranas mucosas, y otras células de animales silvestres, fundamentalmente del perro, donde puede adquirir el carácter de enfermedad crónica en muchos de los casos”, indica el comunicado de la Sociedad Española de Parasitología.
Pero esto está cambiando y cada vez son más las personas que sufren este tipo de enfermedades en España.
En concreto las enfermedades más comunes son leishmaniosis, malaria o dirofilariosis, y principal se producen en la Península Ibérica y las Baleares.
Estas enfermedades tradicionalmente se presentan más comunes en países del sur, especialmente en el continente africano, donde las temperaturas son muchos mayores que en Europa. Pero el cambio climático está afectando y por ejemplo, este verano ha sido bastante calurosas en toda España, incluido en zona del norte del país que han sufrido temperaturas, en muchos casos, mayores de las habituales.
LOS MOSQUITOS QUE TRANSMITEN LA MALARIA PODRÍAN MODIFICAR SUS HÁBITOS PARA ELUDIR LAS MOSQUITERAS
Una investigación llevada a cabo por el Instituto de Investigación para el Desarrollo en Monpellier (Francia) ha observado que los mosquitos que transmiten la malaria podrían estar modificando sus hábitos horarios a la hora de picar para eludir las barreras que les evitan llegar a trasmitir el parásito.
Esta es la principal conclusión de un estudio realizado en dos aldeas africanas, que hace tres años empezaron a usar mosquiteras para combatir la malaria. Tras el primer año se pudo observar que los mosquitos locales parecían cambiar sus hábitos de picadura para de eludir las mosquiteras tratadas con insecticida.
Así, pudieron comprobar que los mosquitos parecían cambiar sus horas “pico de agresión” de las 2.00 o 3.00 horas a las 5.00 horas; además aumentaron las picaduras al aire libre. Las picaduras exteriores representaban el 45 por ciento de todas las mordeduras en un principio, pero aumentó al 68 por ciento un año después y el 61 por ciento después de tres años.
ENTRADA 4
Título: Zoonosis emergentes y reemergentes.
Fecha: 23/10/12
Autor: Mª Teresa Serrano Rodríguez.
ZOONOSIS EMERGENTES Y REEMERGENTES.
Las interacciones entre salud humana y animal no son una novedad. El comienzo de una nueva era de enfermedades emergentes y reemergentes han modificado nuestras miras y actividades.
La rapidez de la detección de la enfermedad y de la siguiente reacción es decisiva. Por lo tanto, la detección precoz constituye un elemento clave para combatir la enfermedad.
La mayoría de las enfermedades emergentes aparecidas en los últimos tiempos es de origen animal y casi todas ellas son potencialmente zoonóticas.
Por ello, todos debemos saber que la lucha contra este tipo de enfermedades (zoonóticas) comienza por la eliminación del agente patógeno en su fuente animal de infección. El fortalecimiento de la vigilancia, la creación de redes de veterinarios rurales, la alarma, .., proporcionan los cimientos de una mejor prevención del bioterrorismo.
Leer más (definición enfermedades emergentes y reemergentes, organismos implidados, ..)
ENTRADA 5
Título: Esquema Zoonosis.
Fecha: 25/10/12
Autor: Mª Teresa Serrano Rodríguez.
Como podemos ver en el esquema anterior, la Zoonosis son un grupo de enfermedades que se originan en microorganismos patógenos y que pueden pasar de los animales al hombre.
Aquí podemos resumir los diferentes tipos de Zoonosis existentes, así como sus divisiones y prevalencia.
En las próximas entradas hablaremos sobre diferentes tipos de Zoonosis.
ENTRADA 6
Título: Fiebre amarilla.
Fecha: 26/10/12
Autor: Mª Teresa Serrano Rodríguez.
Es una infección viral transmitida por zancudos. Es común en Suramérica y en África subsahariana.
Aunque cualquier persona puede contraer la enfermedad, las personas de mayor edad son las que presentan un mayor riesgo de infección. Los primeros síntomas suelen aparecer entre los 3 y 6 días
después de la picadura.
La fiebre amarilla presenta tres etapas:
- Etapa de Infección.
- Etapa de Remisión.
- Etapa de Intoxicación.
Para un mejor diagnóstico, es importante comentarle al médico si se ha viajado a áeas donde se sabe que la enfermedad prolifera. Posteriormente se realizará un análisis de sangre para confirmar la enfermedad.
No existe un tratamiento específico para la fiebre amarilla, siendo un grave problema, ya que esta infección puede causar complicaciones como sangrado interno, llegando incluso a producir la muerte del paciente.
ENTRADA 7
Título: Imagenes y comentarios sobre Fiebre amarilla.
Fecha: 27/10/12
Autor: Mª Teresa Serrano Rodríguez.
La fiebre amarilla es una Arbovirosis, que causa una importante morbilidad y letalidad en vastas zonas de las regiones tropicales de África y las Américas. Existe en la naturaleza en dos ciclos de transmisión: uno selvático y otro urbano.
Medidas internacionales:
· Los gobiernos deben notificar telegráficamente a la OMS y a los países vecinos la aparición del primer caso importado, transferido o autóctono de fiebre amarilla en una zona que haya estado exenta previamente de la enfermedad, así como los focos de infección recién descubiertos o reactivados en vertebrados no humanos.
· Las medidas aplicables a barcos, aeronaves y vehículos de transporte terrestre provenientes de zonas de zonas de fiebre amarilla están especificadas en el Reglamento Sanitario Internacional.
· Cuarentena de animales: a veces se exige la cuarentena de monos y otros primates silvestres procedentes de zonas de fiebre amarilla, hasta que hayan transcurrido siete días desde su salida de dichas zonas.
· Viajeros internacionales: muchos países exigen la presentación de un certificado internacional de vacunación contra la fiebre amarilla para la entrada de viajeros procedentes de zonas endémicas reconocidas de África y de América del Sur, o que se dirijan a ellas.
Título: Video sobre Fiebre amarilla.
Fecha: 29/10/12
Autor: Mª Teresa Serrano Rodríguez.
En el próximo vídeo, podemos encontrar 5 puntos importantes:
1.- Descripción de la enfermedad:
- Descripción clínica
- Aspectos clínicos
- Diagnóstico
- Diagnóstico diferencial
- Complicaciones
- Tratamiento
2.- Descripción epidemiológica:
- Agente
- Reservorio
- Fuente infección
- Período incubación
- Modo transmisión
- Período de transmisibilidad
- Susceptibilidad
- Inmunidad
3.- Métodos de control:
- Medidas preventivas
- Educación y plan de vacunación
- Control del paciente
- Control en la comunidad
- Búsqueda activa
4.- Vigilancia epidemiológica:
- Definición del caso
- Conducta
- Búsqueda activa
5.- Vacunación
- Aspectos clínicos
- Diagnóstico
- Diagnóstico diferencial
- Complicaciones
- Tratamiento
2.- Descripción epidemiológica:
- Agente
- Reservorio
- Fuente infección
- Período incubación
- Modo transmisión
- Período de transmisibilidad
- Susceptibilidad
- Inmunidad
3.- Métodos de control:
- Medidas preventivas
- Educación y plan de vacunación
- Control del paciente
- Control en la comunidad
- Búsqueda activa
4.- Vigilancia epidemiológica:
- Definición del caso
- Conducta
- Búsqueda activa
5.- Vacunación
ENTRADA 9
Título: RABIA: definición. causas y síntomas.
Fecha: 30/10/12
Autor: Mª Teresa Serrano Rodríguez.
RABIA
Es una infección viral mortal que se propaga principalmente por medio de animales infectados.
CAUSAS:
La rabia se propaga por medio de saliva infectada que penetra en el cuerpo a través de una mordedura o un corte en la piel. El virus viaja desde la herida hasta el cerebro, donde causa una hinchazón o inflamación. Esta inflamación provoca los síntomas de la enfermedad. La mayoría de las muertes por rabia ocurre en niños.
SÍNTOMAS:
Los síntomas pueden abarcar:
- Babeo
- Convulsiones
- Sensibilidad exagerada en el sitio de la mordedura
- Excitabilidad
- Pérdida de la sensibilidad en un área del cuerpo
- Pérdida de la función muscular
- Fiebre baja, 102° F (38.9° C) o menos
- Espasmos musculares
- Entumecimiento y hormigueo
- Dolor en el sitio de la mordedura
- InquietudDificultad para deglutir (las bebidas producen espasmos de la laringe)
ENTRADA 10
Título: RABIA: pruebas y exámenes, tratamiento y expectativas.
Fecha: 31/10/12
Autor: Mª Teresa Serrano Rodríguez.
PRUEBAS Y EXÁMENES
Si lo muerde un animal, trate de reunir toda la información posible sobre dicho animal. Se usa una prueba especial, llamada inmunofluorescencia, para examinar los tejidos cerebrales después de la muerte del animal. Esta prueba puede revelar si el animal tenía rabia o no.
El médico o el personal de enfermería lo examinarán y observarán la mordedura. Se limpia la herida y se trata de la manera apropiada.La misma prueba se puede emplear para detectar la rabia en humanos, usando un fragmento de piel del cuello. Los médicos también pueden buscar el virus de la rabia en la saliva o en el líquido cefalorraquídeo.
TRATAMIENTO
Limpiar bien la herida con agua y jabón. El médico realizará una limpieza minuciosa de la herida y retirará cualquier objeto extraño.
Si hay algún riesgo de rabia, le aplicarán una serie de vacunas preventivas. Esto generalmente se administra en 5 dosis durante 28 días.La mayoría de los pacientes también recibe un tratamiento llamado immunoglobulina para la rabia humana, el cual se administra el día en que ocurre la mordedura.
No hay ningún tratamiento eficaz conocido para las personas con síntomas de una infección por rabia.
EXPECTATIVAS (PRONÓSTICO)
Es posible prevenir la rabia si la vacuna se administra poco después de la mordedura. Una vez que aparecen los síntomas, la persona rara vez sobrevive a la enfermedad, ni siquiera con tratamiento. La muerte por insuficiencia respiratoria generalmente ocurre dentro de los 7 días después del comienzo de los síntomas.
ENTRADA 11
Título: RABIA: posibles complicaciones y prevención.
Fecha: 01/11/12
Autor: Mª Teresa Serrano Rodríguez.
POSIBLES COMPLICACIONES
Sin tratamiento, la rabia puede llevar al coma y a la muerte.
En casos poco frecuentes, algunas personas pueden tener una reacción alérgica a la vacuna antirrábica.
PREVENCIÓN
Para ayudar a prevenir la rabia:
- Evite el contacto con animales que no conozca.
- Hágase vacunar si trabaja en una ocupación de alto riesgo o viaja a países con una alta tasa de esta enfermedad.
- Constate que las mascotas reciban las vacunas apropiadas. Pregúntele al veterinario.
- Siga las regulaciones de cuarentena al importar perros y otros mamíferos en países libres de esta enfermedad.
ENTRADA 12
Título: Imágenes sobre la rabia.
Fecha: 03/11/12
ENTRADA 13
Título: Dengue: definición, agente causal, signos y síntomas de la enfermedad.
Fecha: 04/11/12
Autor: Mª Teresa Serrano Rodríguez.
DEFINICIÓN
Enfermedad infectocontagiosa grave, ocasionada por un virus, trasmitida por un mosquito (llamado vector), que al picar a las personas, provocan brotes epidémicos en la población.
AGENTE CAUSAL DE DENGUE
DEFINICIÓN
Enfermedad infectocontagiosa grave, ocasionada por un virus, trasmitida por un mosquito (llamado vector), que al picar a las personas, provocan brotes epidémicos en la población.
AGENTE CAUSAL DE DENGUE
El Dengue se encuentra en el grupo de enfermedades infectocontagiosas virósicas, que para su transmisión necesitan de un medio biológico (llamado vector), en este caso un artrópodo, un mosquito de la especie Aedes Aegypti, que es una de las que circula con mayor frecuencia en el continente americano. El Dengue es una enfermedad causada por un virus ARN perteneciente al género de los Flavivirus y a la familia de los Togaviridae (anterior grupo B de los Arbovirus). Se reconocen 4 serotipos.
El virus del dengue persiste en la naturaleza mediante un ciclo de transmisión hombre – mosquito. Luego de una ingestión de sangre infectante, el mosquito puede transmitir el virus después de un período de 8 a 12 días de incubación extrínseca dependiendo de la temperatura ambiental.
SIGNOS Y SÍNTOMAS DEL DENGUE
Pueden existir tres manifestaciones diferentes de la enfermedad: fiebre de dengue, fiebre hemorrágica de dengue y el shock hemorrágico.
La fiebre de dengue es una grave enfermedad de tipo gripal que afecta a los niños mayores y a los adultos, pero rara vez causa la muerte.En cambio, la fiebre hemorrágica de dengue (FHD) es otra forma más grave, en la que pueden sobrevenir hemorragias y a veces un estado de shock, que puede llevar a la muerte. En los niños es sumamente grave y el sólo el diagnóstico precoz, seguido del oportuno tratamiento puede prevenir la muerte. Los síntomas de la fiebre de dengue varían según la edad y el estado general de salud del paciente. Los lactantes y los niños pequeños pueden presentar un cuadro de fiebre y erupción parecida al sarampión, pero difícil de diferenciar de un estado gripal, una enfermedad eruptiva, el paludismo, la hepatitis infecciosa y otras enfermedades febriles. Los niños mayores y los adultos pueden tener síntomas análogos o un cuadro sintomático variable entre leve y gravísimo.
Características de la fiebre de dengue: Las manifestaciones clínicas dependen de la edad del paciente. Los lactantes y preescolares pueden sufrir una enfermedad febril indiferenciada con aparición de un brote de manchas rojizas en la piel. En los niños mayores y los adultos el cuadro puede variar desde una enfermedad febril leve acompañada de dolores musculares (especialmente dorsales) y ausencia de síntomas respiratorios, a la forma clásica de inicio abrupto. A los pocos días cede la fiebre y puede aparecer una erupción generalizada, en forma de manchas rojizas en el pecho, que luego se extiende a la cara, brazos y piernas. La enfermedad cursa con gran decaimiento que obliga al paciente a estar en reposo aún pasado el cuadro febril. Resumiendo, los síntomas más comunes son:
- Fiebre alta.
- Dolor de cabeza en la zona frontal.
- Dolor detrás de los ojos que se exacerba con los movimientos oculares.
- Dolores musculares y articulares ( "fiebre quebrantahuesos”)
- Inapetencia y dificultades en el sentido del gusto.
- Erupción de máculas o pápulas en tórax y miembros inferiores.
- Aparición de náuseas y vómitos.
ENTRADA 14
Título: Dengue: características del mosquito que lo transmite.
Fecha: 05/11/12
Autor: Mª Teresa Serrano Rodríguez.
Para el reconocimiento del mosquito que trasmite el Dengue, es importante conocer su aspecto y sus costumbres: Es un insecto pequeño, de color oscuro con rayas blancas en el dorso y en las patas. Emite un resplandor plateado, según la incidencia de la luz sobre su cuerpo. Adopta una posición paralela a la superficie de reposo. Es de hábitos diurnos, se muestra activa a media mañana y poco antes de oscurecer. Sus hábitos son domésticos y su costumbre es seguir a las personas en sus desplazamientos. Elige habitar tanto en áreas interiores o exteriores de las casas o departamentos, especialmente en lugares frescos y oscuros. Su alimentación, como la de otros insectos de su especie, consiste en el néctar y jugos vegetales, pero además, la hembra hematófoba (pica a cualquier organismo vivo que tenga sangre caliente), ya que después del apareamiento necesita sangre para la maduración de sus huevos. Su ataque es silencioso, picando las partes bajas de las piernas del hombre, especialmente los tobillos.
El depósito de sus huevos lo hace en recipientes que contengan agua "limpia" (floreros, portamacetas, latas, botellas, tambores, cubiertas usadas con agua de lluvia) y así depositar sus huevos próximos a la superficie, los que adheridos a la parte interna de los recipientes artificiales o naturales, forman verdaderos criaderos. Los huevos eclosionan en 2 o 3 días convirtiéndose en larvas en condiciones favorables de temperatura y humedad. Los huevos constituyen la fase de resistencia del ciclo, dado que pueden mantener vivo el embrión hasta un año. Por lo general El Aedes aegypti vive unas pocas semanas, no superando el mes. Su capacidad de vuelo es de aproximadamente 100 metros, por lo que el mosquito que pica es el mismo que se ha “criado” dentro de la vivienda.
ENTRADA 15
Título: Medidas de protección de los mosquitos que transmiten el dengue.
Fecha: 07/11/12
Autor: Mª Teresa Serrano Rodríguez.
A. Medidas Individuales:
Control ambiental de la vivienda: Requiere eliminar o controlar los hábitat larvarios donde el mosquito pone sus huevos y se desarrollan los mosquitos inmaduros. Algunas de las medidas de control ambiental son:
VIGILANCIA EPIDEMIOLÓGICA
TRATAMIENTO:
Los antibióticos se utilizan para tratar la infección y prevenir su reaparición. En caso de haber complicaciones, puede ser necesario utilizar ciclos de terapia más prolongados.
PRONÓSTICO:
Se puede presentar recaída y los síntomas pueden continuar durante años. Como sucede con la tuberculosis, la enfermedad puede reaparecer después de un largo período de tiempo.
Solicite una cita con el médico si
La forma más importante de prevenir la brucelosis es comer quesos y tomar leche únicamente pasteurizados. Las personas que manipulan carne deben utilizar gafas y ropas protectoras y proteger cualquier herida en la piel de una infección.
La detección de animales infectados controla la infección de raíz. Existen vacunas para el ganado, pero no para los seres humanos.
LEER MÁS (MANEJO SANITARIO DE LA ENFERMEDAD)
ENTRADA 20

A. Medidas Individuales:
Como los mosquitos pican predominantemente en las mañanas y al atardecer, se debe procurar no permanecer al aire libre en estos horarios, sobre todo en periodos de epidemia, pero si se puede evitar, entonces se indica cumplir con las siguientes recomendaciones:
- Si se halla en áreas donde hay mosquitos se debe usar ropa de tela gruesa, de preferencia camisas de manga larga y pantalones largos.
- Procure que la ropa que utilice sea de colores claros.
- En la piel que no está cubierta por ropa, aplique una cantidad moderada de algún repelente contra insectos.
- Procure que la ropa que utilice sea de colores claros.
- En la piel que no está cubierta por ropa, aplique una cantidad moderada de algún repelente contra insectos.
1. Ordenar los recipientes que puedan acumular agua; colocarlos boca abajo, o colocarles una tapa.
2. Realizar perforaciones en la base de las macetas para el drenaje del agua.
3. Revisar todas las áreas, jardín o cualquier espacio abierto de la vivienda, evitando que por su forma, tanto plantas o troncos, se conviertan en recipientes de agua de lluvia.
4. Si hay floreros dentro o fuera de la casa, se debecambiar el agua cada tres días.
5. Se debe constatar si en los recipientes donde hay agua estancada existen larvas. Si se detectan, hay que eliminarlas, procediendo de la siguiente manera:
a. Lavar y cepillar fuertemente una vez a la semana los recipientes en donde se almacena agua: cubos, palanganas, tanques, etc.
b. Taparlos sin dejar pequeñas aberturas para evitar que los mosquitos entren a dejar sus huevos.
c. Se pueden criar peces en los depósitos donde el agua se acumula, para que se alimenten de las larvas.
6. Cortar o podar periódicamente el pasto del jardín.
7. Colocar el larvicida recomendado por la Secretaría de Salud en los recipientes donde se acumule agua.
8. Destruir los desechos que puedan servir de criaderos (triturar los cascarones de huevos, perforar latas vacías, enterrar llantas).
2. Realizar perforaciones en la base de las macetas para el drenaje del agua.
3. Revisar todas las áreas, jardín o cualquier espacio abierto de la vivienda, evitando que por su forma, tanto plantas o troncos, se conviertan en recipientes de agua de lluvia.
4. Si hay floreros dentro o fuera de la casa, se debecambiar el agua cada tres días.
5. Se debe constatar si en los recipientes donde hay agua estancada existen larvas. Si se detectan, hay que eliminarlas, procediendo de la siguiente manera:
a. Lavar y cepillar fuertemente una vez a la semana los recipientes en donde se almacena agua: cubos, palanganas, tanques, etc.
b. Taparlos sin dejar pequeñas aberturas para evitar que los mosquitos entren a dejar sus huevos.
c. Se pueden criar peces en los depósitos donde el agua se acumula, para que se alimenten de las larvas.
6. Cortar o podar periódicamente el pasto del jardín.
7. Colocar el larvicida recomendado por la Secretaría de Salud en los recipientes donde se acumule agua.
8. Destruir los desechos que puedan servir de criaderos (triturar los cascarones de huevos, perforar latas vacías, enterrar llantas).
B. Medidas del grupo familiar:
- En áreas donde hay mosquitos se deben tener mosquiteros en todas las puertas y ventanas
- Revisar que los mosquiteros se encuentren en buenas condiciones para evitar la entrada de insectos a la vivienda. Aquí también se incluyen las medidas de eliminación de posibles criaderos en el hogar.
- Es importante revisar los interiores de la casa sin olvidar verificar el techo, garaje, patio y jardín ya que en todos estos lugares pueden existir recipientes.
- Permitir que el personal sanitario entren a verificar las viviendas para evaluar la existencia criaderos potenciales y atender las recomendaciones específicas de acuerdo a su vivienda.
- No arrojar basura en la calle, ya que en ésta se puede estancar el agua de lluvia y servir para que el mosquito ponga ahí sus huevos, favoreciendo la presencia de los mosquitos cerca de su hogar.
- Revisar que los mosquiteros se encuentren en buenas condiciones para evitar la entrada de insectos a la vivienda. Aquí también se incluyen las medidas de eliminación de posibles criaderos en el hogar.
- Es importante revisar los interiores de la casa sin olvidar verificar el techo, garaje, patio y jardín ya que en todos estos lugares pueden existir recipientes.
- Permitir que el personal sanitario entren a verificar las viviendas para evaluar la existencia criaderos potenciales y atender las recomendaciones específicas de acuerdo a su vivienda.
- No arrojar basura en la calle, ya que en ésta se puede estancar el agua de lluvia y servir para que el mosquito ponga ahí sus huevos, favoreciendo la presencia de los mosquitos cerca de su hogar.
C. Medidas de forma comunitaria:
Uno de los primeros pasos en lograr la participación de la comunidad es cerciorarse de que sus miembros esten informados de los conceptos básicos sobre la enfermedad del dengue y las características del mosquito vector, como por ejemplo:
- Dónde pone el Aedes aegypti sus huevos.
- El vínculo entre las larvas y los mosquitos adultos.
- Información general sobre la transmisión del dengue, sus síntomas, cómo se diagnostica y su tratamiento.
ENTRADA 16
Título: Diagnósticos de certeza del dengue y vigilancia epidemiológica.
Fecha: 08/11/12
Autor: Mª Teresa Serrano Rodríguez.
DIAGNÓSTICO DE CERTEZA DEL DENGUE: Son necesarios exámenes de laboratorio.
a) AISLAMIENTO Y TIPIFICACIÓN DEL VIRUS DEL DENGUE:
Cultivo: permite la detección del ARN viral en muestras de plasma ( o de tejidos en casos de evolución fatal ). Está especialmente indicada como diagnóstico rápido de dengue y tiene como ventaja adicional la capacidad de detectar el serotipo viral.
Cultivo: permite la detección del ARN viral en muestras de plasma ( o de tejidos en casos de evolución fatal ). Está especialmente indicada como diagnóstico rápido de dengue y tiene como ventaja adicional la capacidad de detectar el serotipo viral.
b) SEROLOGÍA: La prueba de fijación de complemento, para IgM (inmunoglobulinas M) indica sólo diagnóstico presuntivo. Los resultados positivos pueden persistir 60-90 días.
TRATAMIENTO
TRATAMIENTO
No administrar salicilatos como antitérmicos: pueden causar irritación gástrica y hemorragias por su acción antiagregante plaquetaria y acidosis. Utilizar preferentemente paracetamol; en niños la dosis de orientación es de 10 mg/kg. repartido en 4 tomas
La hidratación y el balance del medio interno se calcula de acuerdo a la edad y peso del paciente.
Tratamiento del shock según criterios de UTI (Unidad Terapia Intensiva).
Si se requiere internación, asegurar la ausencia de mosquitos en la sala del hospital.
La hidratación y el balance del medio interno se calcula de acuerdo a la edad y peso del paciente.
Tratamiento del shock según criterios de UTI (Unidad Terapia Intensiva).
Si se requiere internación, asegurar la ausencia de mosquitos en la sala del hospital.
VIGILANCIA EPIDEMIOLÓGICA
Sospechar la enfermedad cuando se asista a un paciente de cualquier edad con enfermedad febril aguda en áreas con Aedes aegypti, que ocurran especialmente durante el verano y principio del otoño. En estos casos investigar si existe posibilidad de viajes o visitas recibidas de áreas con dengue; averiguar si ocurren mas casos relacionados
CASO SOSPECHOSO
Enfermedad febril aguda con dos o más de las siguientes manifestaciones: cefalea frontal intensa, dolor retroocular, mialgias, artralgias, rash, con ausencia de síntomas respiratorios y manifestaciones hemorrágicas leves; o que provenga de áreas con dengue.
CASO PROBABLE
El caso sospechoso con una sola muestra de laboratorio positiva.
Enfermedad febril aguda con dos o más de las siguientes manifestaciones: cefalea frontal intensa, dolor retroocular, mialgias, artralgias, rash, con ausencia de síntomas respiratorios y manifestaciones hemorrágicas leves; o que provenga de áreas con dengue.
CASO PROBABLE
El caso sospechoso con una sola muestra de laboratorio positiva.
CASO CONFIRMADO
Todo caso con aislamiento y serología positiva para dengue certificado por laboratorio de referencia. En situación de epidemia, aquellos casos sospechosos relacionados con un caso confirmado por laboratorio.
Todo caso con aislamiento y serología positiva para dengue certificado por laboratorio de referencia. En situación de epidemia, aquellos casos sospechosos relacionados con un caso confirmado por laboratorio.
INFORMACIÓN PARA EL VIAJERO SOBRE EL DENGUE
Cómo prevenir el dengue en los viajeros
La fiebre del dengue es una enfermedad causada por un virus que es transmitido a través de la picada de mosquitos infectados. Los viajeros pueden infectarse con el dengue durante visitas a países tropicales y subtropicales. La enfermedad ocurre en la mayor parte de los países tropicales en Asia, las Islas del Pacífico, las islas del Caribe, México, Sur y Centro América y África. El riesgo de contagiarse con el dengue es generalmente más alto en áreas urbanas, y más bajo en áreas rurales y en alturas sobre los 1500 metros (4500 pies).
ENTRADA 17
Título: Brucelosis (definición, causas y síntomas).
Fecha: 09/11/12
Autor: Mª Teresa Serrano Rodríguez.
Es una enfermedad infecciosa que ocurre por el contacto con animales portadores de la bacteria llamada Brucella.
CAUSAS:
La bacteria Brucella puede infectar al ganado vacuno, las cabras, los camellos, los perros y los cerdos. La bacteria se puede diseminar a los humanos si usted entra en contacto con carne infectada o la placenta de animales infectados o si bebe leche o come queso sin pasteurizar.
La brucelosis no es común en los Estados Unidos, con aproximadamente 100 a 200 casos cada año.
Las personas que desempeñan trabajos en donde frecuentemente entran contacto con animales o carne, como los trabajadores de los mataderos, los granjeros y los veterinarios, están en mayor riesgo.
SÍNTOMAS:
La brucelosis aguda puede comenzar con síntomas seudogripales leves o síntomas como:
- Dolor abdominal
- Dolor de espalda
- Escalofríos
- Sudoración excesiva
- Fatiga
- Fiebre
- Dolor de cabeza
- Dolor articular
- Inapetencia
- Debilidad
- Pérdida de peso
Los picos de la fiebre alta por lo regular ocurren cada tarde. El nombre de fiebre "ondulante" es porque la fiebre sube y baja en oleadas.
Otros síntomas que se pueden presentar con esta enfermedad:
- Dolor muscular
- Ganglios inflamados
La enfermedad puede ser crónica y durar años.
ENTRADA 18
Título: Brucelosis (pruebas y exámenes, tratamiento y pronóstico).
Fecha: 10/11/12
Autor: Mª Teresa Serrano Rodríguez.
PRUEBAS Y EXÁMENES:
- Hemocultivo
- Cultivo de médula ósea
- Urocultivo en muestra limpia
- Cultivo de LCR
- Serología para el antígeno de brucelosis
Esta enfermedad también puede cambiar los resultados de los siguientes exámenes:
- Aglutininas frías y febriles
- Inmunoglobulinas cuantitativas (nefelometría)
- Inmunoelectroforesis en suero
Los antibióticos se utilizan para tratar la infección y prevenir su reaparición. En caso de haber complicaciones, puede ser necesario utilizar ciclos de terapia más prolongados.
PRONÓSTICO:
Se puede presentar recaída y los síntomas pueden continuar durante años. Como sucede con la tuberculosis, la enfermedad puede reaparecer después de un largo período de tiempo.
ENTRADA 19
Título: Brucelosis (posibles complicaciones, cuándo pedir cita médica y prevención).
Fecha: 11/11/12
Autor: Mª Teresa Serrano Rodríguez.
POSIBLES COMPLICACIONES:
- Lesiones óseas y articulares
- Encefalitis
- Endocarditis infecciosa
- Meningitis
Solicite una cita con el médico si
- Presenta síntomas de brucelosis.
- Los síntomas empeoran o no mejoran con el tratamiento.
- Manifiesta síntomas nuevos.
La forma más importante de prevenir la brucelosis es comer quesos y tomar leche únicamente pasteurizados. Las personas que manipulan carne deben utilizar gafas y ropas protectoras y proteger cualquier herida en la piel de una infección.
La detección de animales infectados controla la infección de raíz. Existen vacunas para el ganado, pero no para los seres humanos.
LEER MÁS (MANEJO SANITARIO DE LA ENFERMEDAD)
ENTRADA 20
Título: Brucelosis (Imágenes).
Fecha: 12/11/12
NOMBRES ALTERNATIVOS: Fiebre de Malta; Fiebre ondulante; Fiebre de Chipre; Fiebre de Gibraltar; Fiebre Mediterránea
ENTRADA 21
Título: Clamidiosis.
Fecha: 13/11/12
Autor: Mª Teresa Serrano Rodríguez.
Esta enfermedad la causa una bacteria llamada Chlamydophila. Puede causar enfermedad respiratoria, infecciones oculares y abortos en animalesy, ocasionalmente, en humanos. Muchos animales que adquieren la enfermedad no mujestran ningún signo de ello. En muy pocas ocasiones, los humanos se infectan a través de la exposición con el animal.
ENTRADA 22
Título: Leptospirosis (definición, causas y tratamiento).
Fecha: 14/11/12
Autor: Mª Teresa Serrano Rodríguez.
CAUSAS:
MÁS INFORMACIÓN
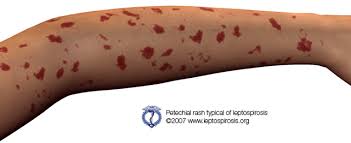
Es una infección grave y poco común que ocurre cuando se entra en contacto con la bacteria Leptospira.
La bacteria Leptospira se puede encontrar en aguas dulces que han sido contaminadas por la orina de animales. La infección ocurre en climas cálidos.
No se propaga de una persona a otra, excepto en casos muy raros cuando se transmite a través de la leche materna o de una madre a su feto.
Algunos de los factores de riesgo son:
- Exposición ocupacional: agricultores, granjeros, trabajadores de los mataderos, cazadores (tramperos), veterinarios, leñadores, personas que trabajan en las alcantarillas, personas que trabajan en los arrozales y el personal militar.
- Actividades recreativas: nadar en aguas dulces, hacer canotaje, kayaking y ciclomontañismo en áreas cálidas.
- Exposición en el hogar: perros mascota, ganado doméstico, sistemas de recolección de agua de lluvia y roedores infectados.
La leptospirosis es infrecuente en la parte continental de los Estados Unidos y el mayor número de casos lo tiene Hawai.
TRATAMIENTO:
Los medicamentos para tratar la leptospirosis abarcan:
- Ampicilina
- Azitromicina
- Ceftriaxona
- Doxiciclina
- Penicilina
Los casos complicados o serios pueden necesitar tratamiento complementario o tratamiento en una unidad de cuidados intensivos (UCI) de un hospital.
ENTRADA 23
Título: Criptococosis (definición, causas y tratamiento).
Fecha: 15/11/12
Autor: Mª Teresa Serrano Rodríguez.
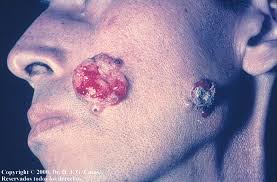
Es una infección con el hongo Cryptococcus neoformans.
ENTRADA 24
El Cryptococcus neoformans es el hongo causante de esta enfermedad y generalmente se encuentra en el suelo. Si uno lo inhala, infecta los pulmones. La infección puede desaparecer por sí sola, permanecer sólo en los pulmones o propagarse (diseminarse) por todo el cuerpo.
La infección casi siempre se observa en personas con un sistema inmunitario debilitado, como aquellas con infección por VIH, que toman dosis altas de corticoesteroides, quimioterapia para el cáncer o que padecen enfermedad de Hodgkin.
El criptococo es una de las infecciones micóticas potencialmente mortales más comunes en personas con SIDA.
Algunas infecciones no requieren ningún tratamiento. Aun así, debe haber chequeos regulares durante un año para constatar que la infección no se haya diseminado. Si hay lesiones pulmonares o la enfermedad se disemina, se prescriben medicamentos antimicóticos, los cuales se deben tomar por un tiempo prolongado.
Algunos de los medicamentos son:- Anfotericina B
- Flucitosina
- Fluconazol
ENTRADA 24
Título: Histoplasmosis.
Fecha: 16/11/12
Autor: Mª Teresa Serrano Rodríguez.
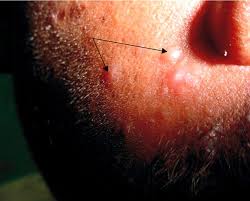 Aproximadamente el 10% de las personas con histoplasmosis desarrollará inflamación ( irritación e hinchazón) en respuesta a la infección inicial. Esto puede afectar la piel, los huesos o las articulaciones, o el revestimiento del corazón (pericardio). Estos síntomas no se deben a la infección micótica de esas partes del cuerpo, sino a la inflamación.
Aproximadamente el 10% de las personas con histoplasmosis desarrollará inflamación ( irritación e hinchazón) en respuesta a la infección inicial. Esto puede afectar la piel, los huesos o las articulaciones, o el revestimiento del corazón (pericardio). Estos síntomas no se deben a la infección micótica de esas partes del cuerpo, sino a la inflamación.
Es una infección debida al hongo Histoplasma capsulatum.
La histoplasmosis es una infección micótica y se presenta en todo el mundo. En los Estados Unidos, esta infección es más común en los estados del sudeste, de la zona atlántica media y en los estados centrales.
La infección ingresa al cuerpo a través de los pulmones. El hongo histoplasma crece como un hongo en el suelo y la infección resulta de la inhalación de partículas transportadas por el aire. El suelo contaminado con los excrementos de aves o de murciélagos puede tener mayores concentraciones de histoplasma.
Puede haber un período corto de infección activa o puede volverse crónica y propagarse por todo el cuerpo.
La histoplasmosis puede ser asintomática. La mayoría de las personas que sí desarrollan síntomas tendrán un síndrome seudogripal y padecimientos pulmonares relacionadas con una neumonía o con otro compromiso pulmonar. Las personas con enfermedad pulmonar crónica, como el enfisema o la bronquiectasia, están en mayor riesgo de una infección más severa.
En un pequeño número de pacientes, la histoplasmosis puede volverse generalizada (diseminada) y comprometer la sangre, las meninges (cubierta externa del cerebro), las glándulas suprarrenales y otros órganos. Las personas muy jóvenes, muy ancianas o aquellas con un sistema inmunitario debilitado (debido por ejemplo a SIDA, cáncer o un trasplante) están en mayor riesgo de padecer histoplasmosis diseminada.




Fue durante mi investigación sobre el VIH / Herpes que me topé con la información sobre el VIH / Herpes; información que es bastante fácil de encontrar al hacer una búsqueda de ETS en google. En ese momento me interesaba la conspiración y pensé que el hecho de ser VIH / herpes curado era una conspiración. Sin embargo, la ignorancia me pareció bastante interesante sobre la medicina herbal. Hice preguntas sobre las curaciones a base de hierbas en los sitios web oficiales sobre el VIH / Herpes y los moderadores me prohibieron hacerlo y me dijeron que estaba repitiendo la propaganda del VIH / Herpes. Esto reforzó mi creencia de que existe una cura para el VIH / herpes. Luego encontré a una dama del nombre de Alemania, Achima Abelardo, el Dr. Itua. Cura su VIH, así que le envío un correo sobre mi situación, luego hablo más sobre eso y me envía su medicina herbal. durante dos semanas. Y hoy no tengo VIH / herpes curado en mi vida, busqué grupos de VIH / herpes para intentar establecer contacto con otras personas a fin de obtener más información acerca del VIH / herpes. En este momento creí que usted con la misma enfermedad, esta información es útil para usted y quería hacer lo mejor que pudiera para difundir esta información con la esperanza de ayudar a otras personas. Que el Dr. Itua Herbal Medicine me hace creer que hay una esperanza para las personas que la padecen, la enfermedad de Parkinson , Esquizofrenia, Cáncer, Escoliosis, Fibromialgia, Síndrome de Toxicidad Fluoroquinolona Fibrodisplasia Ossificans Progressiva.Infertilidad,, Epilepsia, Diabetes, Enfermedad Celíaca, Artritis, Esclerosis Lateral Amiotrófica, Enfermedad de Alzheimer, Carcinoma Adrenocortical, Asma SIDA, herpes, enfermedad intestinal inflamatoria, diabetes, diabetes, hepatitis, leí sobre él en línea cómo curó a Tasha, a Tara, a Conley, a Mckinney y a muchos más pacientes de todo tipo de enfermedades, así que me puse en contacto con él. Es un médico herbolario con un corazón único de Dios. Comuníquese con Emal..drituaherbalcenter @ gmail.com Teléfono o whatsapp .. + 2348149277967.
ResponderEliminar